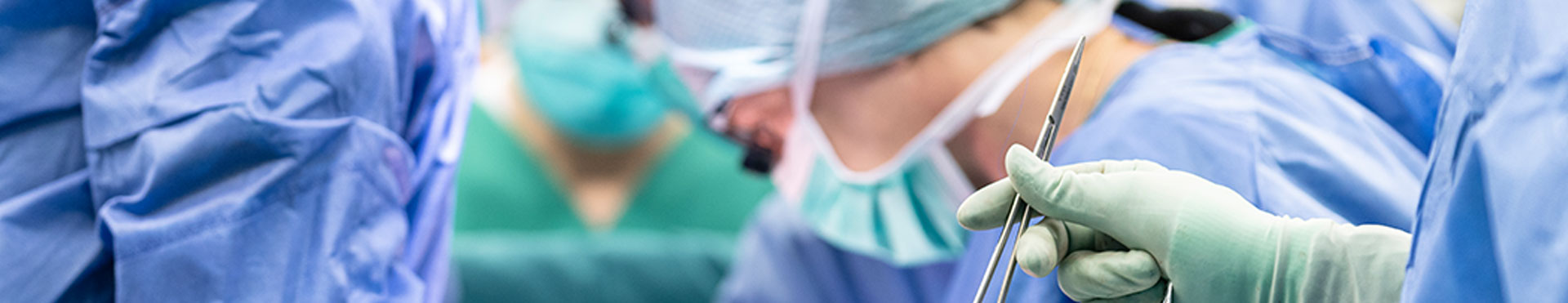
Thoraxchirurgie
Der Schwerpunkt „Thoraxchirurgie“ bietet ihnen das gesamte Spektrum des Fachgebietes mit einer umfassenden Diagnostik und Behandlung von Erkrankungen der Lunge, des Brustkorbes und des Mittelfellraumes an. In enger Zusammenarbeit mit den benachbarten Fachdisziplinen führen wir sowohl die Voruntersuchungen als auch die chirurgischen Eingriffe nach den neuesten internationalen Empfehlungen durch.
Das operative Spektrum umfasst alle Eingriffe am Brustkorb (Thorax), an der Lunge, den Bronchien und der Luftröhre (Trachea) sowie am Mittelfell (Mediastinum) und Zwerchfell (Diaphragma).
Unsere Schwerpunkte liegen insbesondere in der Behandlung von bösartigen Erkrankungen der Lunge (Lungenkrebs, Lungenmetastasen, Lungenrundherde), des Mittelfells (Lymphknotenvergrößerungen, Erkrankungen der Thymusdrüse) und der Brustwand sowie in der Therapie von gutartigen Erkrankungen wie beispielsweise Operationen bei Lungenkollaps (Pneumothorax), Lungenüberblähung (Emphysem) und Brustfellvereiterungen (Pleuraempyem). Darüber hinaus bieten wie operative Eingriffe bei übermäßigem Schwitzen der Handflächen und Achselhöhlen (Hyperhidrosis) an.
Bei den resezierenden Verfahren wird unter Beachtung der notwendigen Radikalität besonderes Augenmerk auf den Einsatz gewebesparender Maßnahmen gelegt. Hervorzuheben sind die minimal-invasiven Operationen (Schlüsselloch-Technik) in Form der videoassistierten Thoraxchirurgie (VATS), der Einsatz der Lasertechnologie in der Metastasenchirurgie sowie zukünftig auch die Durchführung von Operationen mit der Robotertechnik. Auf diese Weise werden erkranktes Lungengewebe und befallene Lymphknoten durch kleinste Öffnungen im Brustraum schonend entfernt, ohne dass der Brustkorb eröffnet oder die Rippen gespreizt werden müssen.
Leistungsspektrum
Lungenkrebs
Der Lungenkrebs (Bronchialkarzinom) ist die häufigste Todesursache bösartiger Veränderungen in der westlichen Welt. Nach wie vor ist das Rauchen der Hauptrisikofaktor.
Die Behandlung des Lungenkarzinoms stützt sich auf 3 Säulen:
Operation
Chemotherapie
Strahlentherapie
Entscheidend dafür, welche Therapie ausgewählt wird, sind der Gewebetyp, das Tumorstadium sowie begleitende Erkrankungen. Die optimale Therapie sollte für jeden Patienten in einer interdisziplinären Konferenz aus Chirurgen, Onkologen und Strahlentherapeuten festgelegt werden.
Die Operation ist Mittel der Wahl, sofern die Untersuchungen keine Tumorausbreitung in andere Organe zeigen, eine vollständige Entfernung des Tumors durch den Eingriff erreicht werden kann und der Patient ausreichend gesund ist, um eine Operation zu überstehen.
Die chirurgische Behandlung eines Lungenkarzinoms im frühen Stadium kann eine Heilung der Erkrankung bedeuten.
In einigen Fällen kann die Operation allerdings aufgrund mangelnder Lungenreserven nicht durchgeführt werden, da die meisten Patienten mit Lungenkrebs langjährige Raucher sind und deswegen teilweise erhebliche Schädigungen der Lungen und des Herz-Kreislaufsystems aufweisen. Lediglich 30% der Patienten sind zur Zeit der Diagnosestellung operabel. Neben der heilenden Zielsetzung kann auch eine angestrebte Linderung von Symptomen einen operativen Eingriff erfordern. Histologische Feingewebeuntersuchungen während der Operation gestatten eine genaue Beurteilung des Ausmaßes der notwendigen Lungengewebeentfernung. Eine erfolgreiche Behandlung des Lungenkrebsleidens setzt eine genau abgestimmte interdisziplinäre Zusammenarbeit zwischen der Lungenheilkunde, der Pathologie, der Thoraxchirurgie sowie der Anästhesie- und Intensivtherapie voraus.
Die Chemotherapie wird häufig zusätzlich zur Operation eingesetzt um die Möglichkeit einer vollständigen Heilung zu erhöhen. Daneben kommt die Chemotherapie in der Behandlung des fortgeschrittenen Lungenkarzinoms zum Einsatz. In der Regel werden hierbei mehrere Medikamente miteinander kombiniert, um die Wirksamkeit zu erhöhen. Die Nebenwirkungen sollen dadurch begrenzt bleiben. Eine ambulante Therapie ist in vielen Fällen möglich. Eine bessere Kontrolle des Tumors kann durch eine gleichzeitig stattfindende Strahlen- und Chemotherapie erreicht werden. Wegen der höheren Anzahl an Nebenwirkungen sollte eine solche Therapie unter stationären Bedingungen durchgeführt werden.
Die Strahlentherapie wird entweder alleinig als Alternative zur Operation oder als Ergänzung nach einer Operation durchgeführt. Auch isolierte Knochen- oder Hirnmetastasen können gut mittels Strahlentherapie behandelt werden. Die Strahlentherapie kann auch für schwer zugängliche oder wiederholt aufgetretene Lungenmetastasen als eine alternative Behandlungsform zur Operation in Betracht gezogen werden.
Operationen
Entfernung eines Lungenlappens
Der häufigste therapeutische Eingriff in kurativer Absicht beim Lungenkarzinom ist die Entfernung eines Lungenlappens (Lobektomie).
Auf der rechten Seite erfolgte diese als Ober-, Mittel- oder Unterlappenresektion, auf der linken Seite als Ober- oder Unterlappenresektion.
Zumeist wird der Eingriff durch eine Eröffnung des Brustkorbes unter Spreizen des Zwischenrippenraumes (Thorakotomie) durchgeführt. Bei speziellen Voraussetzungen führen wir den Eingriff auch minimal-invasiv in der sogenannten Schlüsselloch-Technik (VATS-Lobektomie) durch.
Entfernung eines Lungenflügels
Im Falle von ausgedehnten und zentral in der Lungenwurzel sitzenden Tumoren kann eine vollständige Tumorentfernung nur durch Resektion des gesamten Lungenflügels (Pneumonektomie) einer Seite erzielt werden.
Im Falle einer ausreichenden Lungenfunktion der verbleibenden Gegenseite erfolgen diese Eingriffe über den gleichen Zugangsweg wie bei der Lobektomie.
Manschettenlobektomie
In ausgewählten Fällen, in denen die Tumorausbreitung bis an den Abgang der Luftwege heranreicht lässt sich durch eine spezielle Operationstechnik die komplette Lungenflügelentfernung vermeiden.
Hierzu durchtrennt man an den erforderlichen Stellen die Hauptluftwege um den tumortragenden Lungenlappen als Manschette zu entfernen. Zur Reparation der Luftwege werden diese mittels Naht wiedervereinigt.
Durch diese Operationen lässt sich ein Großteil des gesunden Lungengewebes erhalten. Verglichen mit der Lungenflügelentfernung ist die Lungenfunktion nach solch einer Operation nachweislich besser.
Lungenmetastasen
Eine Lungenmetastase ist die bösartige Tochtergeschwulst eines außerhalb der Lunge gewachsenen Tumors. Lungenmetastasen können entweder einzeln oder mehrfach vorliegen und treten bei insgesamt ca. 30 % der an Krebs erkrankten Patienten auf.
Es ist wichtig zu wissen, dass die Diagnose "Lungenmetastase(n)" keine Katastrophe bedeutet. Sehr häufig ist es heute möglich, zu helfen.
Wichtig für Entscheidungen hinsichtlich einer Behandlung sind Anzahl und Größe der Lungenmetastasen, aber auch eine eventuell vorliegende Streuung in andere Organe sowie der Allgemeinzustand des Patienten.
Eine komplette chirurgische Entfernung der Lungenmetastasen unter Einhaltung eines Sicherheitsabstandes im gesunden Gewebe bietet die besten Chancen, diese nachhaltig zu behandeln.
Auch hier gilt, dass die Entscheidung zu einer Operation gemeinsam mit allen beteiligten Fachdisziplinen getroffen wird um ein jeweils für den einzelnen Patienten passendes Behandlungskonzept zu erstellen.
Operation
Die typische Operationsform ist die Gewebe sparende Keilresektion. Hierbei wird die Lungenmetastase mit einem schmalen Saum gesunden Lungengewebes entfernt. Im Bereich des Lungenmantels gelegene Metastasen können in geeigneten Fällen gewebeschonend mit einer minimal-invasiven Methode entfernt werden. In den meisten Fällen kommt hierbei der Laser zum Einsatz. Mit Hilfe des Lasers kann in einem Arbeitsgang die Metastase sehr präzise entfernt und das Lungengewebe luft- und blutdicht versiegelt werden. Auf Nähte oder Klammern, die das Gewebe raffen, kann verzichtet werden. Dank dieser Technologie ist es möglich, aus einem Lungenflügel 30 und mehr Metastasen zu entfernen.
Wichtig zu wissen ist auch, dass man diesen Eingriff wiederholen kann, sollten die Metastasen erneut auftreten.
Bei zentral sitzenden Metastasen kann in seltenen Fällen auch die Entfernung eines Lungenlappens (Lobektomie) oder des kompletten Lungenflügels einer Seite (Pneumonektomie) notwendig werden.
Lungenrundherde
Ein Lungenrundherd ist ein kleiner, runder oder ovaler Gewebeknoten in der Lunge. Lungenrundherde sind häufige Veränderungen, verursachen in der Regel keine Beschwerden und werden zumeist zufällig bei Röntgenaufnahmen entdeckt, die aus anderen Gründen durchgeführt wurden. Lungenrundherde sind in der Regel kleiner als 2 -3 Zentimeter im Durchmesser und von normalem Lungengewebe umgeben.
Die Mehrzahl der Lungenrundherde ist gutartig. Bösartige Lungenrundherde sind häufig Lungenkrebse im Frühstadium oder Tochtergeschwülste von Tumoren aus anderen Körperregionen.
Die wichtigste Maßnahme bei einem neu nachgewiesenen Lungenrundherd ist herauszufinden, ob es sich um eine gutartige oder um eine bösartige Veränderung handelt. Während bei gutartigen oder entzündlichen Veränderungen häufig keine weitere Therapie erforderlich ist, bedürfen bösartige Rundherde der möglichst raschen weiteren Abklärung und Behandlung. Gerade weil zufällig entdeckte, kleine bösartige Geschwülste gute Heilungschancen haben, sollte es bei der Abklärung zu keinen zeitlichen Verzögerungen kommen.
Erlaubt es der Gesundheitszustand des Patienten und gibt es keine eindeutigen Hinweise dafür, dass der Herd gutartig ist, muss der Herd mittels einer Operation entfernt werden. Je nach Lage des Herdes wird der Thoraxchirurg dem Patienten entweder eine minimal-invasive Operation (Schlüsselloch-Operation) oder eine offene Operation mit Eröffnung des Brustkorbs (Thorakotomie) vorschlagen.
Meist wird der Herd noch während der Operation vom Pathologen untersucht. Stellt sich bei der feingeweblichen Untersuchung heraus, dass es sich um Lungenkrebs handelt, wird die Operation erweitert und der betroffene Lungenlappen entfernt.
Minimal-invasive Operation
"Minimal-invasiv" bedeutet, dass eine Optik in den Brustkorb eingeführt wird, die mit einer Videokamera verbunden ist - deshalb auch "video-assistierte" Operation. Über einen Monitor betrachtet der Thoraxchirurg das Innere des Brustkorbs und die Lungen. Mithilfe von weiteren, über kleine Schnitte eingebrachten Instrumenten, kann der Herd mit einem Saum gesunden Lungengewebes schonend entfernt werden.
Im Vergleich zur offenen Operationstechnik sind die Hautschnitte kleiner, es werden die Rippen nicht auseinander gedrängt und die Erholungszeit nach der Operation ist kürzer.
Offene Operation
Bei der offenen Operation wird der Brustkorb seitlich etwa auf Höhe des 5. Zwischenrippenraumes eröffnet. Heute wird der Brustkorb in der Regel so eröffnet, dass dabei kaum Muskeln der Brustwand verletzt werden. Die Rippen werden auseinander gedrängt und der Herd wird mit einem schmalen Saum gesunden Lungengewebes entfernt.
Erkrankungen im Mittelfell
Der Mittelfellraum (Mediastinum), liegt zwischen den Lungenflügeln und reicht von der oberen Öffnung des Brustkorbes bis zum Zwerchfell.
Die Aufteilung dieses Raumes in ein vorderes, mittleres und hinteres Mediastinum erlaubt Rückschlüsse auf den Ursprung der entdeckten Tumoren und bestimmt damit die operative Therapie.
Das vordere Mediastinum liegt zwischen Brustbein und Herzbeutel. Der Inhalt des Raumes besteht im Wesentlichen aus lockerem Fett und Bindegewebe, Lymphknoten und zu Fettgewebe umgebauten Resten des Thymus.
Eine typische Raumforderung im vorderen Mediastinum ist das Thymom.
Thymome sind insgesamt gesehen zwar seltene bösartige Tumoren, allerdings in etwa der Hälfte der Fälle auch Ursache für eine Raumforderung im vorderen Mediastinum. Ungefähr 1/10 der Patienten mit Myasthenia gravis weisen ein Thymom auf. Umgekehrt kann bei knapp der Hälfte der Patienten mit einem Thymom eine Myasthenia gravis nachgewiesen werden.
Der „Goldstandard“ bei der Behandlung des Thymoms ist die chirurgische Entfernung im Gesunden. Die Operation kann über verschiedene Zugangswege erfolgen und richtet sich nach Tumorausdehnung und -größe. Unter gewissen Voraussetzungen kann der Eingriff an der Thymusdrüse minimal-invasiv (VATS) durchgeführt werden. Hierbei ist eine Tumorgröße von 3 bis 5 cm als Obergrenze für eine minimal-invasive Operation anzusehen.
Das mittlere Mediastinum enthält neben dem Herzbeutel und dem Bogen der Brustschlagader insbesondere auch die Aufzweigung der Luftröhre mit den dazu gehörigen Lymphknoten.
Eine typische Erkrankung stellen v.a. unklare Lymphknoten-Vergrößerungen dar, deren Ursache anderweitig nicht sicher abgeklärt werden kann.
Eine eigens für Eingriffe im mittleren Mediastinum entwickelte, minimal-invasive Operationsmethode stellt die (Video-) Mediastinoskopie dar. Der Eingriff wird über einen kleinen Hautschnitt kurz oberhalb des Brustbeines in Vollnarkose durchgeführt. Danach wird ein spezielles Instrument hinter dem Brustbein und vor der Luftröhre in den Zwischenfellraum eingeführt. Das Operationsgebiet wird mit Hilfe einer Kamera auf einem Monitor dargestellt, was eine bessere Sicht und eine bis zu 15-fache Vergrößerung ermöglicht.
Ziel der Mediastinoskopie ist die Entnahme von Gewebe (in der Regel Lymphknoten) zur feingeweblichen Untersuchung, um somit zur Diagnosefindung bei unklaren Raumforderungen bzw. Lymphknoten-Vergrößerungen im Zwischenfellraum beizutragen.
Lungenkollaps
Die Lunge haftet normalerweise durch einen dünnen Flüssigkeitsfilm am Rippenfell. Tritt Luft in den Spaltraum zwischen Rippenfell und Lunge, fällt die Lunge zusammen. Man nennt diesen Zustand Lungenkollaps (Pneumothorax).
Ursachen des Pneumothorax sind zum einen Verletzungen des Brustkorbes, die entweder durch spitze (z.B. Stichverletzung) oder stumpfe Gewalteinwirkung (in der Folge mit Rippenbruch) zu Verletzungen der Lungenoberfläche führen. Auch ärztliche Maßnahmen (z. B. Punktionen) können in seltenen Fällen zu einer Verletzung der Lunge und damit zu einem Pneumothorax führen.
Auch ohne Verletzung kann es zur Ausbildung eines sogenannten „Spontan-Pneumothorax“ kommen. Ursache sind zumeist angeborene Schwachstellen der Lungenoberfläche, die spontan einreißen können. Oftmals handelt es sich um Blasen an der Lungenspitze, wobei meist jüngere Menschen mit schlankem, großwüchsigem Körperbau betroffen sind.
Operationsverfahren
Liegt eine größere Ablösung der Lunge vor, muss in jedem Fall als Erstmaßnahme ein Drainageschlauch in den Brustkorb eingelegt werden. Die Luft wird abgesaugt und die Lunge dehnt sich wieder aus. Dieser kleine Eingriff erfolgt in örtlicher Betäubung. Der Drainageschlauch verbleibt für einige Tage, bis die Verletzung der Lunge abgeheilt ist.
Handelt es sich um einen Spontan-Pneumothorax, kann häufig die alleinige Einlage einer Drainage ausreichend sein, um die Lunge wieder auszudehnen. Die Ursachen, also die angeborenen Schwachstellen der Lungenoberfläche, sind damit jedoch nicht beseitigt.
Gerade bei jungen Menschen besteht die Gefahr, dass es zu einem späteren Zeitpunkt erneut zum Spontan-Pneumothorax kommt. Daher sollte die meist blasig veränderte Lungenspitze entfernt werden. Zusätzlich wird das Rippenfell aufgeraut oder teilweise entfernt. Dadurch verwächst die Lunge mit dem Rippenfell. Eine Ablösung der Lunge kann somit nicht mehr auftreten.
Dieser Eingriff wird minimal-invasiv (VATS) in Vollnarkose über 3 kleine Schnitte durchgeführt und dauert etwa 20 bis 30 Minuten.
Nach der Operation ist eine körperliche Schonung für zwei Wochen angezeigt. Danach sind keine Einschränkungen notwendig. Die Lungenkapazität verschlechtert sich nicht durch die Operation!
Lungenüberblähung
Die Lungenüberblähung (Lungenemphysem) ist eine fortschreitende Erkrankung, die mit einer zunehmenden Verschlechterung der Lungenfunktion einhergeht.
Chirurgische Optionen zur Behandlung des fortgeschrittenen Lungenemphysems sind die Lungentransplantation und die Lungenvolumenreduktion. Aufgrund zahlreicher Einschränkungen, die für die Transplantation gelten, ist für die meisten Patienten die Volumenreduktion zu empfehlen.
Allerdings profitieren hauptsächlich die Patienten von einer Operation, bei denen eine Oberlappen-betonte Überblähung bei gleichzeitig stark eingeschränkter Belastbarkeit vorliegt. Unter dieser Voraussetzung kann eine Lungenvolumenreduktion die Belastbarkeit, die Lungenfunktion, die Lebensqualität und die Sterblichkeit günstig beeinflussen.
Die Operation wird mit vergleichbaren Ergebnissen entweder offen (Thorakotomie) oder minimal-invasiv (VATS) durchgeführt. Das Prinzip besteht in der Entfernung stark überblähter, in der Regel am Lungensaum befindlicher Abschnitte, unter Umständen ist in manchen Fällen auch die Entfernung eines ganzen Lungenlappens erforderlich.
Einschränkend muss jedoch auch erwähnt werden, dass diese Operation, selbst in Einrichtungen mit sehr erfahrenen Mitarbeitern, mit einer hohen Komplikationsrate verbunden ist. Deshalb wird die Lungenvolumenreduktion nur nach sorgfältiger Abwägung mit den benachbarten Fachabteilungen (Pneumologie) und Erörterung alternativer Therapieansätze (endoskopische Ventil-Implantation) nach streng definierten Kriterien durchgeführt.
Eitrige Rippenfellentzündung
Rippenfellentzündungen betreffen die Pleura, das heißt die Zellschicht, die die Lunge (Lungenfell) überzieht und den Brustraum (Rippenfell) von innen auskleidet.
Bei der Rippenfellentzündung (Pleuritis), die altersunabhängig auftreten kann, sind diese beiden Schutzhäute entzündet. In der überwiegenden Mehrzahl der Fälle ist die eitrige Rippenfellentzündung die Folge einer anderen Erkrankung, oft einer Lungenentzündung.
Liegt ein Erguss vor, wird dieser punktiert, um den Druck auf die Lungen zu vermindern und die Flüssigkeit auf etwaige Erreger zu untersuchen. Es können nämlich Keime in den Erguss einwandern, wodurch sich bald Eiter im Pleuraspalt (Pleuraempyem) bildet. Hat sich Eiter gebildet, muss dieser mit einer Drainage abgeleitet werden. Über den eingebrachten Drainageschlauch kann der eitrige Zwischenraum zwischen den Schutzhäuten auch gespült werden.
Ist die Erkrankung bereits fortgeschritten, ist eine vollständige Entleerung der eitrigen Flüssigkeit nicht mehr ohne eine Operation möglich. Dies kann entweder minimal-invasiv (VATS) oder als offene Operation mit erforderlichem Auseinanderdrängen der Rippen erfolgen. Zusätzlich sollten hierbei auch die eitrig-entzündlichen Beläge von Lungen- und Rippenfell entfernt werden.
Da die Atmung bei einer eitrigen Rippenfellentzündung häufig sehr flach ist, liegen die entzündeten Anteile des Brustfells nahezu unbeweglich aneinander und können dadurch miteinander verkleben. Rippen- und Lungenfell bilden dann feste Schwielen und Schwarten, wodurch sich die Lunge beim Atmen nicht mehr frei entfalten kann.
Schwarten als Folge des Zusammenwachsens von Lungen- und Rippenfell sind für das letzte Stadium der eitrigen Rippenfellentzündung charakteristisch. Es ist ratsam, eine etwaige Schwartenbildung durch eine frühzeitige Operation in den ersten drei bis vier Wochen nach Erkrankungsbeginn zu verhindern. Müssen Schwarten nachträglich aufwändig operativ entfernt werden, ist es leider nicht immer möglich, die Leistungsfähigkeit der Lunge komplett wieder herzustellen.
Schweißhände und Achselschweiß
Eine krankhafte übermäßige Schweißproduktion (Hyperhidrose) kann grundsätzlich am ganzen Körper auftreten, es gibt jedoch einige Körperregionen, wo dies gehäuft zu beobachten ist. Dies sind der Kopf, die Achseln, Handflächen und Fußsohlen.
Die Ursache für dieses krankhafte Schwitzen ist unbekannt. Behandlungsansätze gibt es viele: So wird versucht, mit Salben, Lotionen und Pudern - viele davon enthalten Aluminium - das Schwitzen einzudämmen oder gar zum Verschwinden zu bringen- zumeist allerdings mit eher geringem Erfolg.
Die Methode, die in der Thoraxchirurgie seit mehr als 40 Jahren angeboten wird, ist die sogenannte thorakale Sympathektomie (TSE). Dabei wird ein bestimmter Nerv des vegetativen Nervensystems an genau definierten Stellen im Brustkorb durch Setzen von „Titan-Clips“ unterbrochen. Die Wirkung tritt sofort ein, d.h. die betroffenen Körperregionen sind sofort trocken. Diese Methode wird minimal-invasiv (VATS) durchgeführt.
Der Eingriff, der in Vollnarkose erfolgt, dauert ca. 45 Minuten. Die Entlassung erfolgt zumeist am zweiten Tag nach dem Eingriff. Mit dieser Methode kann das krankhafte Schwitzen in der Achselhöhle sowie an den Händen therapiert werden. Die Erfolgsquote ist sehr hoch, sie liegt deutlich über 95%. Bei 20 bis 30% der Patienten kommt es zu einem sog. "kompensatorischen Schwitzen". Zumeist tritt dieses vermehrte Schwitzen im Bereich des Rückens, des Gesäßes oder der Oberschenkel auf. Die überwiegende Mehrzahl der davon betroffenen Patienten ist dennoch mit dem Operationsergebnis sehr zufrieden, da dies mit einem erheblichen Gewinn an Lebensqualität verbunden ist.
Schonende Roboter-Technik
Seit kurzem (März 2023) wird an der Chirurgischen Universitätsklinik Rostock die da Vinci-Robotertechnik in ihrer neuesten Generation auch in der Thoraxchirurgie eingesetzt. Damit gehört die Universitätsmedizin Rostock zu den Vorreitern in Mecklenburg-Vorpommern, die über das Know-How und die Technik der so genannten roboter-assistierten thorakoskopischen Chirurgie (RATS) verfügt.
Der Roboter
Der Begriff „Roboter“ ist zunächst etwas irreführend – der Roboter führt nämlich keine Operationsschritte selbstständig durch, sondern wird ausnahmslos durch den Operateur kontrolliert. Der daVinci®-Roboter überträgt dabei die Handbewegungen des Operateurs in Echtzeit auf die laparoskopischen Instrumente und stellt somit die präzise Ausführung aller Bewegungen des Operateurs sicher. Der Chirurg behält stets die Kontrolle über die gesamte Operation und wird dabei lediglich von der Roboterplattform unterstützt.
Das „da Vinci® XITM“-Chirurgiesystem ist für endoskopische Operationen entwickelt worden und ein Meilenstein in der Präzisionschirurgie. Das System findet weltweite Anwendung und wird inzwischen in fast allen chirurgischen Disziplinen angesetzt.
Gegenüber der herkömmlichen minimalinvasiven Endoskopie-Technik werden bei der Roboter-Technik durch Stereokameras 3D-Bilder vom Körperinneren des Patienten erzeugt. Diese kann der Chirurg durch ein Sichtvisier an der Roboterkonsole betrachten und gewinnt förmlich den Eindruck, im Körper direkt vor dem Operationsgebiet zu sitzen. Dank einer bis zu 10-fachen Vergrößerung werden selbst feine Strukturen wie Nerven und Gefäße genau dargestellt. Darüber hinaus verfügen die Roboterarme über eine Gelenkigkeit und Flexibilität, die dem menschlichen Handgelenk bei weitem überlegen ist. So können sich die chirurgischen Instrumente des OP-Roboters in 7 Freiheitsgraden bewegen. Damit ist der Roboter auch den starren Instrumenten der aktuellen Schlüssellochchirurgie und der gebräuchlichen 2D-Ansicht auf einem Monitor deutlich überlegen.
Insbesondere bei Eingriffen auf kleinstem Raum gewährleistet die 3D-Sicht des Systems sowie der exzellente Bewegungsumfang der Instrumente ein äußerst präzises und maximal schonendes Operieren.
Vorteile
Patienten, die mit Hilfe des Roboters operiert wurden, klagen anschließend über deutlich weniger Schmerzen, sind wesentlich schneller wieder fit und können häufig nach wenigen Tagen entlassen werden. Weitere Vorteile sind ein geringerer Blutverlust sowie deutlich kleinere Schnitte und eine damit verbundene unauffälligere Narbenbildung. Diese Vorteile sind gut dokumentiert und werden täglich neu bestätigt. Patienten mit Lungenkrebs können mit dem Roboter noch gründlicher operiert werden. Insbesondere die Anzahl der Lymphknoten, die mit Unterstützung der Robotertechnik aufgespürt und entnommen werden, ist deutlich größer. Damit wird es möglich, Patienten nach einer Operation noch zielgerichteter und entsprechend ihrem individuellen Krebs-Stadium angepasster zu therapieren. Auch Patienten mit einer bereits vorgeschädigten Lunge, die nach einer Operation bisher häufig auf der Intensivstation nachbetreut werden mussten, profitieren vom OP-Roboter. Auf Grund der schonenden Operation können diese Patienten direkt im Anschluss an die Operation deutlich schmerzfreier und damit eigenständiger atmen. Sie sind dadurch in der Regel auch nicht mehr intensivpflichtig.
Einsatzmöglichkeiten - allgemein
Grundsätzlich ist das da Vinci-Robotersystem für alle minimalinvasiven Operationsmethoden in der Thoraxchirurgie geeignet. Besondere Vorteile liegen in der Chirurgie des sogenannten Mittelfells (hier insbesondere bei geplanter Entfernung von Thymomen oder des Thymus bei Myasthenia gravis bzw. von Keimbahntumoren wie Teratomen und Seminomen) aber auch für komplexe Operationen an der Lunge (z. B. besondere Situationen bei geplanter Entfernung eines Lungenlappens oder Segments - hier in Verbindung mit einer Teilentfernung der zentralen Atemwege, sogenannte Manschettenoperationen).
Einsatzmöglichkeiten bei bösartigen Erkrankungen
- Lungenlappenentfernung bei Lungenkrebs
- Lungensegmententfernung im frühen Stadium
- Metastasenchirurgie
Einsatzmöglichkeiten bei gutartigen Erkrankungen
- Entfernung von Geschwülsten aus dem Mediastinum (Mittelfellraum)
- Entfernung von gutartigen Tumoren der Pleura (Lungen- oder Rippenfell)
- Zwerchfellraffung bei einseitiger Zwerchfelllähmung
- Operationen bei Bronchiektasen (Aussackungen der Bronchien)
- Operationen bei Lungensequestern (fehlgebildeter Lungenlappen)
Team

Leiter Arbeitsbereich Thoraxchirurgie:
Dr. med. Sven Förster

Stellv. Leiter Thoraxchirurgie:
Dr. med. Rolf Dahmen